ПМ 02. Участие в лечебно-диагностическом и реабилитационном процессах МДК. 02.01 «Сестринский уход при различных заболеваниях и состояниях»
(Сестринская помощь при нарушениях здоровья)
Раздел «Сестринский уход в педиатрии»
31 моз
Преподаватель Чехо О.И.
Тема Сестринский уход при СД и заболеваниях эндокринной системы у детей
План изложения материала:
Сахарный диабет у детей и подростков
Основные причины и факторы риска развития.
Клинические проявления и осложнения
Гипогликемическая и гипергликемическая кома.
Принципы лечения и планирование сестринского ухода за пациентами.
Профилактика.
Сестринский уход.
Диспансерное наблюдение
Сахарный диабет (СД) - самое распространенное хроническое заболевание.
По данным ВОЗ, его распространенность составляет 5 %, а это более 130 млн. человек. В России около 2 млн. больных.
Сахарным диабетом болеют дети разного возраста. Первое место в структуре распространенности занимает возрастная группа от 10 до 14 лет, преимущественно мальчики. Однако в последние годы отмечается омоложение, есть случаи регистрации болезни уже на первом году жизни.
Сахарный диабет- это заболевание, обусловленное абсолютной или относительной недостаточностью инсулина, что приводит к нарушению обмена веществ, в первую очередь углеводного, и хроническому повышению уровня сахара в крови.
Сахарный диабет - это группа заболеваний:
- инсулинозависимый (диабет I типа);
- инсулинонезависимый (диабет II типа).
У детей встречается чаще всего инсулинозависимый диабет (ИЗСД).
Степени тяжести.
легкая, среднетяжелая, тяжелая.
Стадия развития.
- Предиабет,
- латентный СД,
- явный СД.
СД может быть
- компенсированным,
- субкомпенсированным,
- декомпенсированным.
Причина.
Сахарный диабет имеет генетический код - наследственно обусловленный дефект иммунитета, который проявляется образованием антител к в-клеткам поджелудочной железы. Антитела способны разрушать в-клетки и приводить к деструкции (разрушению) поджелудочной железы. Риск развития СД передается по наследству. Если в семье ребенка больна мать, то риск заболеть у ребенка составляет 3 %. если болен отец - риск 10 %, если больны оба родителя - риск 25 %.
Провоцирующие факторы:
- вирусные инфекции: эпидемический паротит, краснуха, ветряная оспа, гепатит, корь, цитомегаловирусная, Коксаки, грипп и др. (вирусы могут повреждать ткань поджелудочной железы);
- физические и психические травмы,
- нарушение питания
- злоупотребление углеводами и жирами.
Особенности течения СД у детей:
Инсулинзависимый.
Острое начало и быстрое развитие, тяжелое течение. В 30 % случаев диагноз заболевания ребенку ставится в состоянии диабетической комы.
Тяжесть заболевания определяется потребностью в заместительной терапии инсулином и наличием осложнений.
Прогноз зависит от своевременного лечения; компенсация может наступить уже через 2-3 нед. от начала терапии. При стойкой компенсации прогноз для жизни благоприятный.
Характерные жалобы:
- сильная жажда днем и ночью (полидипсия) - ребенок выпивает до 2 л и более жидкости в день,
- много мочится до 2-6 л в сутки (полиурия), «накрахмаленные» пеленки из-за отложения на них кристаллов сахара. Характерны стойкие опрелости, Для детей характерны поражения кожи-пиодермии, стоматиты, у девочек вульвовагиниты.
- ночное недержание (энурез),
- похудание за короткий промежуток времени при очень хорошем аппетите; полифагия (повышенный аппетит). Грудные дети жадно захватывают грудь или соску, беспокойны, успокаиваются на короткое время только после питья.
- недомогание, слабость, головная боль, повышенная утомляемость, плохой сон. зуд. особенно в области промежности.
- при развитии кетоацидоза полифагия сменяется снижением аппетита, отказом от еды
- Постоянным симптомом заболевания, часто регистрируемым уже в дебюте СД, являются кожные изменения. Кожа сухая, с выраженным шелушением на голенях и плечах. На волосистой части головы возникает сухая себорея. Слизистая оболочка полости рта обычно ярко-красная, сухая, язык яркий, темно-вишневого цвета. Тургор кожи, как правило, снижен, особенно при резком обезвоживании. Дебют СД у девочек в пубертатном периоде могут сопровождать нарушения менструального цикла
- снижение умственной и физической работоспособности; гнойничковая сыпь на коже.
История (анамнез) заболевания: начало острое, быстрое в течение 2-3 нед.; возможно выявление провоцирующего фактора.
Диагностика
- Биохимия крови- гипергликемия ( 5,5ммоль/л) явный СД 11-16 ммоль/л.
Определить лабораторным способом, а также глюкометрами, тест-полосками «глюкопрофиль»
- ОАМ-глюкозурия ( 2-8%) – определить лабораторно, а также с помощью тест-полосок (глюкотест мультистикс)
общий анализ мочи - глюкозурия.
Кетоновые тела определить используя полоски «Кетостикс».
Потенциальные проблемы связаны в первую очередь с длительностью заболевания (не менее 5 лет) и степенью компенсации: риск снижения иммунитета и присоединения вторичной инфекции; риск микроангиопатий; задержка полового и физического развития; риск жировой дистрофии печени; риск нейропатий периферических нервов нижних конечностей; диабетическая и гипогликемическая комы.
Лечебная программа при сахарном диабете:
- Госпитализация обязательна.
- Режим физической активности.
- Диета № 9 - исключение легкоусвояемых углеводов и тугоплавких жиров, ограничение животных жиров; прием пиши дробный три основных приема и три дополнительных: второй завтрак, полдник. второй ужин; часы приема и объем пиши должны быть четко фиксированы. Для расчета калорийности используется система «хлебных единиц». 1 ХЕ - это количество продукта, в котором содержится 12 г углеводов.
- Заместительная инсулинотерапия - доза подбирается индивидуально с учетом суточной глюкозурии; детям применяют только человеческие инсулины ультракороткого, короткого и пролонгированного действия, картриджные формы: Хумалог, Актропид НМ, Протофан НМ и др.
Инсулинотерапия. Лечение инсулином проводится больным пожизненно. Инсулинотерапия в детском возрасте должна осуществляться только человеческими генно-инженерными препаратами инсулина. Это связано с тем, что человеческие инсулины обладают минимальной иммуногенностью и хорошо переносятся больными. Для терапии заболевания используются препараты инсулина различной продолжительности действия Инсулинотерапию необходимо начинать сразу после установления диагноза
Введение инсулина с помощью системы непрерывного подкожного введения инсулина (≪инсулиновой помпы≫). Этот способ введения инсулина в настоящее время считается ≪золотым стандартом≫ инсулинотерапии. В ≪помпе≫ используются инсулиновые аналоги ультракороткого действия.

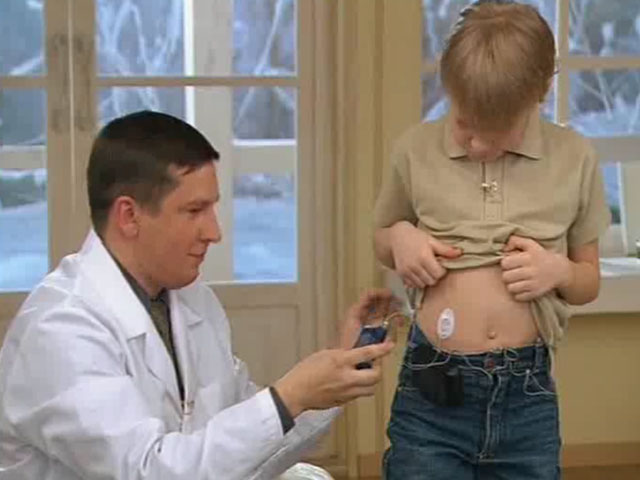


Доза инсулина подбирается индивидуально. При введении инсулина необходимо строго соблюдать дозу, время и кратность введения.
Перед введением инсулина флакон с суспензией необходимо встряхнуть до образования равномерной взвеси и подогреть до температуры 25–30 °С.
Запрещается смешивать в одном шприце разные препараты инсулина, так как они способны инактивировать друг друга.
Концентрированные препараты инсулина вводят специальными шприцами-ручками ≪Новопен≫, ≪Пливапен≫.
Перед выполнением инъекции следует дождаться испарения спирта с обработанного участка кожи.
Для профилактики липодистрофии (исчезновение подкожной жировой клетчатки) необходимо чередовать места введения инсулина
Следует учитывать, что при подкожном введении в живот инсулин всасывается быстрее, чем в плечо или бедро.
Горячие ванны, грелка, массаж ускоряют всасывание.
При введении инсулина сестра должна контролировать прием пищи больными: через 15–20 мин после инъекции инсулина и через 3– 3,5 ч при введении больших доз.
Инсулин необходимо хранить в холодильнике при температуре +4 ... +6 °С.
- Нормализация обмена липидов, белков, витаминов, микроэлементов.
- Лечение осложнений. (ретинопатии (поражения сетчатки глаза при нарушенной микроциркуляции), ведущие к снижению зрения и слепоте (при повреждении сосудов глаз), нефропатии (при повреждении почек), нейропатии (при повреждении нервной ткани), атеросклероз (при повреждении внутренней оболочки кровеносных сосудов). Именно осложнениядиабетаведут к инвалидизации, снижению качества и продолжительности жизни).
- Фитотерапия.(береза повислая, боярашник, брусника, бузина черная, дявесил, заманиха высокая, зверобой, земляника, крапива, подорожник, лопух, мята и др.)
- Санаторно-курортное лечение.
- Рациональная психотерапия.
- Обучение больного образу жизни при СД. методам самоконтроля.
- Диспансеризация.
Сестринский уход
Цель ухода: способствовать улучшению состояния и наступлению ремиссии, не допустить развитие осложнений.
Взаимозависимые вмешательства:
- организацию режима с адекватной физической нагрузкой;
- организацию лечебного питания - диета № 9;
- проведение заместительной инсулинотерапии;
- прием лекарственных препаратов для профилактики развития осложнений (витаминные, липотропные и др.);
- транспортировку или сопровождение ребенка на консультации к специалистам или на обследования.
Независимые вмешательства:
- контроль над соблюдением режима и диеты;
- подготовка к проведению лечебно-диагностических процедур;
- динамические наблюдения за реакцией ребенка на лечение: самочувствие, жалобы, аппетит, сон, состояние кожи и слизистых, диурез, температура тела;
- наблюдение за реакцией ребенка и его родителей на болезнь: проведение бесед о заболевании, причинах развития, течении, особенностях лечения, осложнениях и профилактике; оказание постоянной психологической поддержки ребенку и родителям;
- контроль над передачами, обеспечение комфортных условий в палате.
Обучение ребенка и родителей образу жизни при СД:
- организация питания в домашних условиях
- ребенок и родители должны знать особенности диеты, продукты, которые нельзя употреблять и которые необходимо ограничить; уметь составлять режим питания; рассчитывать калорийность и объем съедаемой пищи. самостоятельно применять систему «хлебных единиц», проводить при необходимости коррекцию в питании;
- проведение инсулинотерапии в домашних условиях, ребенок и родители должны овладеть навыками введения инсулина:
должны знать его фармакологическое действие, возможные осложнения от длительного применения и меры профилактики: правила хранения; самостоятельно при необходимости провести коррекцию дозы;
- обучение методам самоконтроля:
экспресс-методам определения гликемии, глюкозурии, оценки результатов; ведению дневника самоконтроля.
- рекомендовать соблюдение режима физической активности: утренняя гигиеническая гимнастика (8-10 упражнений, 10-15 мин);
дозированная ходьба;
не быстрая езда на велосипеде;
плавание в медленном темпе 5-10 мин. с отдыхом через каждые 2-3 мин;
ходьба на лыжах по ровной местности при температуре -10 °С в безветренную погоду, катание на коньках с небольшой скоростью до 20 мин; спортивные игры (бадминтон - 5-30 мин в зависимости от возраста, волейбол - 5-20 мин, теннис - 5-20 мин, городки - 15-40 мин).
Осложнения
Кетоацидотическая (гипергликемическая) кома.
Это резко выраженные метаболические расстройства, связанные с ацидозом и кетозом на фоне гипергликемии.
Причинами развития кетоацидотической комы являются; поздняя диагностика (нераспознанный сахарный диабет), недостаточная доза, несистематическое введение инсулина, грубые погрешности в диете (неограниченный прием жирной пищи), присоединение инфекционных или других заболеваний, стрессовые ситуации.
Кетоацидотическая кома развивается медленно, постепенно. От появления первых признаков кетоацидоза до потери сознания обычно проходит несколько суток. В прекоматозном состоянии снижается аппетит, нарастает слабость, дети с трудом передвигаются, теряют интерес к играм. Появляется жажда, учащенное мочеиспускание, боли в животе, тошнота, рвота, запах ацетона изо рта.
В анализах крови отмечаются гипергликемия и гиперкетонемия, ацидоз, в моче выявляются сахар, кетоновые тела.
Неотложная помощь.
Промыть желудок р-ром гидрокарбоната натрия или физ. раствором.
Поить раствором соды.
Очистительная клизма с гидрокарбонатом натрия.
Оксигенотерапия.
Дезинтоксикационная терапия. в/в кап.введение раствора натрия хлорида из расчета 20 мл/кг.
Введение инсулина в дозе 0,1 ед/кг в 150-300 мл изотонического раствора натрия хлорида.
Гипогликемическая кома.
Это осложнение сахарного диабета, которое возникает в результате резкого снижения глюкозы в крови.
Причинами могут быть передозировка инсулина, недостаточное употребление углеводов после введения инсулина, интенсивная физическая нагрузка.
В основе развития гипогликемического состояния лежит резкое падение сахара, приводящее к снижению усвоения глюкозы клетками мозговой ткани и к гипоксии головного мозга.
Начальные признаки гипогликемии разнообразны и проявляются острым чувством голода, быстро нарастающей слабостью, чрезмерной потливостью, дрожанием рук, ног или всего тела. Нередко возникают головная боль, головокружение. Характерно онемение губ, языка, подбородка.
Неотложная помощь.
Лечение гипогликемического состояния проводится в зависимости от его тяжести. Начальные симптомы гипогликемии устраняются приемом сладкого чая, меда, варенья, белого хлеба, печенья, каши, картофеля. При тяжелом гипогликемическом состоянии с потерей сознания необходимо немедленно струйно ввести 20-50 мл 20% раствора глюкозы
Профилактика.
Заключается в наблюдении за детьми группы риска, рациональном их питании, предупреждении инфекционных заболеваний, психических и физических травм, ведение активного образа жизни
ДИФФУЗНЫЙ ТОКСИЧЕСКИЙ ЗОБ (болезнь Грейвса)
- органоспецифическое аутоиммунное заболевание, проявляющееся стойким патологическим повышением продукции тиреоидных гормонов и, как правило, диффузным увеличением щитовидной железы.
|
Классификация диффузного токсического зоба 0 степень - зоб не виден и не пальпируется I степень – зоб пальпируется, но не виден при нормальном положении шеи II степень – зоб четко виден при нормальном положении шеи |
По степени тяжести синдрома тиреотоксикоза выделяют:
- Легкая степень
- Средняя степень
- Тяжелая степень
Критерии диагностики диффузного токсического зоба
Клинические симптомы:
- Увеличение размеров щитовидной железы - “зоб”;
- Наличие офтальмопатии - экзофтальм, неврологические: тремор
– сердцебиение, тахикардия, артериальная гипертензия;
- повышенная возбудимость, эмоциональная неуравновешенность, плаксивость, тревожный сон;
- Профузная потливость, дрожжание конечностей и др.
- Выраженная утомляемость, общая слабость, субфебрилитет, похудание;
- Со стороны желудочно-кишечного тракта - повышенный аппетит, учащение стула, могут быть боли в животе, увеличение печени.
Дополнительные исследования:
Биохимический анализ крови:
- Гипохолестеринемия, гиполипидемия,
- гипергликемия, диспротеинемия
Показатели функции щитовидной железы: Повышенный уровень Т3св и Т4св при
сниженном ТТГ («подавление» ТТГ);
ЭКГ: Синусовая тахикардия, высокий вольтажзубцов, нарушение предсердно – желудочковой проводимости
УЗИ щитовидной железы: Увеличение объема, неоднородность эхоструктуры
Сканирование щитовидной железы: Равномерное распределение изотопа,
отсутствие “горячих” и “холодных” узлов
Иммунологические показатели: Повышенный титр тиреостимулирующих антител (к рецептору ТТГ);
Алгоритм обследования при б. Грейвса у детей
- Биохимический анализ крови:
- Гипохолестеринемия, гиполипидемия,
- гипергликемия, диспротеинемия
2.УЗИ щитовидной железы
- Определение уровня Т 3, Т4 и ТТГ
- Определение уровня антител к тиреоглобулину или микросомальной фракции
- Доплерография
- Пункционная биопсия
- Сцинтиграфия
Принципы лечения диффузного токсического зоба:
- Тиреостатическая терапия в течение 6 – 12 месяцев. Возможно продление курса лечения, но не более, чем до 2-х лет;
- Бета-адреноблокаторы: атенолол, пропранолол (обзидан, анаприлин) для купирования тахикардии;
- Седативная терапия (препараты брома, валерианы, пустырника, нейролептики);
- Препараты, улучшающие метаболические процессы: мексидол, депринорм, препараты кальция, витамины группы В, С, др.;
- Глюкокортикоиды назначаются только по показаниям: тяжелая офтальмопатия, сниженная функция коры надпочечников, ятрогенный агранулоцитоз и др.
Показания для оперативного лечения:
- Отсутствие эффекта от проводимой терапии в течение 1 года.
- Загрудинный зоб с симптомами сдавления.
- Узловой зоб.
- Непереносимость всех тиреостатиков.
- Социальные причины.
Лечение радиактивным йодомм назначено подросткам старше 16 лет по показаниям:
- Рецидив ДТЗ после оперативного лечения
- Большой зоб (V > 60 мл)
- Непереносимость тиреостатиков
ЭНДЕМИЧЕСКИЙ ЗОБ
- диффузное увеличение щитовидной железы, встречающееся более, чем у 5% детей младшего и среднего школьного возраста.
Обусловлен поступлением в организм йода или другими зобогенными факторами.
Диагностические критерии эндемического зоба:
- Увеличение объема щитовидной железы
- Отсутствие диагностического титра антител к щитовидной железе
- Наличие характерных ультразвуковых изменений структуры щитовидной железы (м.б. узлы).
Диагноз эндемического зоба правомочен у лиц, проживающих в йоддефицитных регионах, при исключении аутоиммунного тиреоидита.
Лечение эндемического зоба:
Препараты калия йодида (йодомарин, йодид) в дозе 200 мкг в день однократно утром после еды в течение 6 мес; при положительной динамике – продолжить прием препарата в профилактической дозе (100 мкг) длительно, до 18 лет.
Массовая йодная профилактика – профилактика в масштабе популяции путем внесения йода в наиболее распространенные продукты питания (соль, хлеб).
Групповая йодная профилактика – профилактика в масштабе определенных групп повышенного риска по развитию йоддефицитных заболеваний: дети, подростки, беременные и кормящие женщины. Осуществляется путем регулярного длительного приема препаратов, содержащих физиологические дозы йода (калия йодид)
Индивидуальная йодная профилактика – профилактика у отдельных лиц путем длительного приема препаратов, содержащих физиологические дозы йода.
Рекомендуемые нормы ежедневного потребления йода:
50 мкг – для детей грудного возраста; 90 мкг – для детей от 2 до 6 лет; 120 мкг – для детей от 7 до 12 лет;
150 мкг – подросткам от 12 лет и старше.
Источники информации:
Учебное пособие Тульчинской В.Д., стр. 11-12

